 病因
病因
病因:本病病因尚不清楚,与某些全身性因素如:
糖尿病、内分泌紊乱、营养不良、维生素缺乏等有关,Vorobeva等研究发现外阴
白斑及硬化萎缩性苔藓的病人有明显的垂体-卵巢系统的功能紊乱。
黏膜白斑亦可能与EB病毒感染、白色念珠菌感染等有关。有文献报道
口腔黏膜白斑患者22.2%的病人可检出人类乳头瘤病毒。p53基因突变是导致细胞增生异常活跃的原因之一。局部因素对
女阴白斑的发生起重要作用。外阴局部的潮湿、热刺激、摩擦、老年性萎缩等可导致外阴白斑病。有人将女阴白斑病手术切除,移植其他部位的皮肤于外阴后,移植的皮肤可发展类似的病变。若将大腿部皮肤和外阴部病变处的皮肤同时切除,并交换植皮,结果移植于外阴的正常大腿皮肤发生
白斑病病变,从而证实了局部环境的致病作用。
 鉴别诊断
鉴别诊断
鉴别诊断:
1.白色角化症 组织病理检查表皮细胞无异形性。白色角化病常表现为色素减退斑,无浸润或轻度浸润,边界不清,瘙痒轻。长期不愈的白色角化病可进一步发展成为外阴白斑病。
2.
扁平苔藓 发生于外阴皮肤及黏膜皮肤交界处多角形扁平紫红或暗红丘疹,表面光泽。组织病理学上有表皮突延长呈鸡爪样,胶样小体,基底层液化变性,真皮浅层带状淋巴细胞浸润可以鉴别。
3.硬化萎缩性苔藓 常发生于阴唇,局部可见与毛囊一致的丘疹。
黏膜白斑是肥大性外阴营养不良,一般不伴有外阴的萎缩。组织病理学上表皮各层增厚,有棘细胞异形性,而硬化萎缩性苔藓是萎缩性外阴营养不良,皮损是萎缩性蓝白色扁平丘疹到融合成淡白色素减退斑。常可在阴道口及肛周形成“哑铃状”,瘙痒轻,多数伴有小阴唇粘连、萎缩,直至消失,阴蒂萎缩,瘙痒轻,组织病理学上表皮萎缩。真皮浅层胶原纤维纯一化变性,其下方有炎性细胞浸润,因而可以鉴别。
4.外阴
白癜风 色素脱失斑,界限清楚,无角化和浸润,无瘙痒,身体其他部位常有同样皮损。组织病理示表皮基底层完全缺乏多巴染色阳性的黑素细胞。易与
黏膜白斑鉴别。
5.
外阴神经性皮炎 分布于两侧大阴唇外侧,自觉瘙痒,
白斑不明显,往往同时伴有其他部位的皮损。皮肤色素沉着苔藓化皮损,组织病理示慢性皮炎改变,表皮各层增厚,但未见棘细胞有异形性,而可以鉴别。
 治疗
治疗
治疗:黏膜白斑采取适当的治疗,可防止97%病例进一步恶化。
1.积极治疗伴发疾病,控制血糖,纠正内分泌紊乱及营养不良,补充维生素等。
2.局部治疗 保持外阴清洁干燥,忌用肥皂等过度擦洗。局部可用清热解毒燥湿的中药外洗。瘙痒明显时可局部外用皮质类固醇激素,如氢化可的松软膏、丁酸氢化可的松霜。瘙痒特别严重时,可外用
卤米松(sicorten)霜或软膏及氯倍他索(特美肤)霜或软膏,效果好。角化增生性病变可局部外用0.025%~0.05%维A酸软膏或2.5%氟尿嘧啶软膏治疗。可阻断脲嘧啶脱氧核苷向胸腺嘧啶脱氧核苷的转化,抑制D
NA的合成,使瘤细胞的增生、分裂和分化不能进行,因而局部应用氟尿嘧啶软膏治疗皮肤癌前病变和皮肤恶性病变。
3.手术切除 实际上轻度不典型增生的外阴白斑病是完全可以通过中西医结合治疗痊愈、缓解,并不一定发展为鳞癌。因此,首先要确定外阴白斑病的不典型病变程度,通常需在中西医结合治疗的同时,经常随访观察,对长期不愈者,只有在表皮角质形成细胞有明显异形性而有向原位癌发展的趋势时,手术才是外阴白斑病确切的适应证。
 预后
预后
预后:有学者报道10%外阴黏膜白斑病最终发展为外阴癌。文献中谈到
黏膜白斑癌变率是4%~6%(Rook,1996)。王家璧(1991)报道85例外阴白色角化病及
黏膜白斑中7例转变成鳞状细胞癌,癌变率8.2%。苏等(1995)用免疫组化技术检测p53基因蛋白表达和外阴癌的关系,其中外阴鳞状细胞癌17例,
黏膜白斑34例,用腹部和小腿正常皮肤,外阴癌旁组织作对照观察,p53基因突变蛋白阳性率外阴癌52.9%(9/17例),
黏膜白斑14.7%(5/34例),p53基因突变蛋白在外阴癌和癌前期较外阴黏膜白斑有较高表达率,因而p53基因突变是导致细胞增生异常活跃原因之一。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
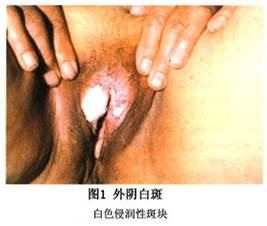
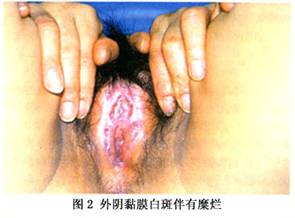
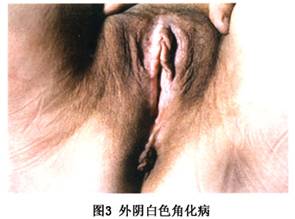
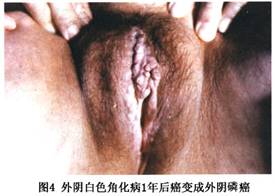
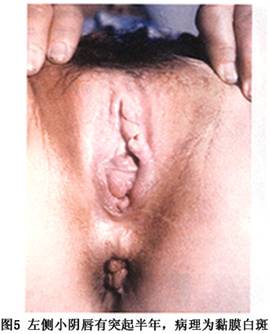
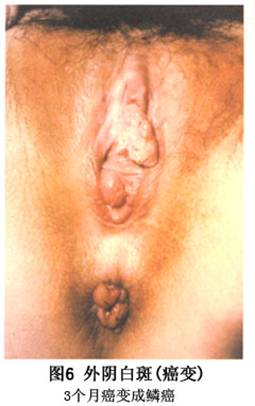
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后